Экзема
 14.05.2026
14.05.2026  5 минут
5 минут
Экзема известна уже давно, но даже спустя два века остается в лидерах среди кожных заболеваний, составляя до 40% всех визитов к дерматологу.1,2
В переводе с греческого термин означает «вскипать», вероятно из-за сходства сотни крошечных пузырьков, которые словно кипящая вода, вскрываются, оставляя мокнущие следы.1
Почему же экзема возвращается снова и снова, можно ли разорвать порочный круг, какие методы лечения имеют доказанную эффективность? В статье — разбор причин, стадий и современных подходов к лечению экземы.
Экзема - что это?
Экзема — это хроническое воспалительное заболевание, которое поражает верхние слои кожи и имеет склонность к частым рецидивам. Она не передается при контакте, но становится настоящим испытанием для пациента. Экзема является результатом сложного взаимодействия генетической предрасположенности и влияния окружающей среды.3 Механизм развития болезни связан с нарушением защитного барьера: кожа теряет способность удерживать влагу и становится уязвимой для внешних раздражителей. Экзема часто развивается на фоне атопического дерматита, который во всем мире признан одним из самых распространенных дерматозов.
Причины экземы и провоцирующие факторы
Экзема возникает под влиянием внутренних (эндогенных) и внешних (экзогенных) причин. В основе заболевания лежит генетическая предрасположенность: если болен один родитель, риск для ребенка достигает 40%, а если оба — возрастает до 60%.3,4 Внутренние причины кроются в наследственном сбое иммунитета и «оксидантном стрессе», когда свободные радикалы разрушают мембраны клеток кожи и стимулируют выброс биологических молекул, запускающих воспаление. За экземой у пациентов с атопическим статусом скрывается именно врожденная гиперчувствительность к аллергенам.2
Огромное значение имеет состояние нервной системы, внутренних органов и самих кожных покровов.1 Нарушение иннервации, хроническое истощение, стресс ослабляют естественную защиту. В такой ситуации любой внешний провоцирующий фактор легко дает старт новому циклу болезни. Проблемы с печенью связаны с кожным зудом, плохая работа кишечника приводит к всасыванию в кровь нерасщепленных белков, что поддерживает аллергический фон. Поврежденная кожа не способна сопротивляться микробам.
Профессиональная экзема является следствием постоянного контакта с солями металлов, дезсредствами, другими раздражающими веществами. Иногда заболевание начинается как типичный контактный дерматит, постепенно захватывая новые здоровые области тела.1 Чаще всего поражения возникают на открытых участках, поэтому экзема на руках — одна из самых частых жалоб на приеме у дерматолога.5 Спровоцировать заболевание также могут:
-
контакты с агрессивной бытовой химией;
-
холодный ветер, низкая влажность, перепады температур;
-
длительное ношение синтетической и шерстяной одежды;
-
психоэмоциональные нагрузки, хроническая усталость;
-
обострение гастрита, болезней печени, дисбиоз кишечника, глистные инвазии;6
-
резкие изменения гормонального фона (беременность, климакс).
В период обострения заболевания любое раздражение может усилить симптомы.
Классификация экземы и стадии развития
Единой классификации экзем нет. Однако, опираясь на особенности клинической картины и причины, выделяют пять основных форм заболевания, которые могут протекать остро, подостро или хронически. Каждая клиническая форма экземы отличается набором симптомов и тем, какой именно участок кожи вовлечен в воспаление.
-
Истинная экзема (идиопатическая) характеризуется симметричными высыпаниями на кистях или предплечьях с выраженным отеком и сильным зудом.3 К этому виду относится дисгидротическая экзема, для которой характерны мелкие «внутрикожные» пузырьки, располагающиеся на ладонях и подошвах и вызывающие сильное жжение. А также сухая (тилотическая) экзема, которая проявляется гиперкератозом и трещинами на ладонях и подошвах. Течение болезни нередко утяжеляется воздействием холода, очень сухого воздуха и агрессивных моющих средств.7
-
Микробная экзема — развивается возле инфицированных ран, свищей или царапин, имеет четкие границы и гнойные наслоения.8 Сюда включены:
-
экзема сосков — болезненные трещины и покраснение в области ареолы, возникающие из-за травм при кормлении или на фоне аллергии;
-
нуммулярная (монетовидная) экзема — получила название из‑за очагов, которые по форме напоминают монеты: они округлые, с чёткими границами. Эти плотные бляшки на коже состоят из мелких узелков (папул), пузырьков (везикул), корочек из смеси прозрачной жидкости и гноя, а также шелушения на фоне покраснения (эритемы). Чаще всего такие высыпания появляются на руках и ногах, реже — на туловище. эта форма болезни склонна к хроническому течению.
-
варикозная — возникает при расширении вен на ногах, нарушающем кровообращение. Развитию способствуют травмы, неправильное лечение варикозных язв. Очаги располагаются в нижней трети голеней, часто рядом с язвами или участками уплотненной кожи;
-
сикозиформная экзема — заболевание которое развивается на фоне хронического гнойного воспаления волосяных луковиц (например, из‑за частого бритья). Воспаление выходит за пределы участков роста волос, появляются точечные эрозии, из которых сочится прозрачная жидкость («серозные колодцы»), мокнутие и сильный зуд. Со временем кожа утолщается, ее рисунок усиливается — это лихенификация. Характерные места расположения сикозиформной экземы – верхняя губа, подбородок, подмышечные впадины и лобок.3
-
Себорейная экзема — локализуется в зонах с большим количеством сальных желез: на голове, лице или груди, проявляется жирными желтыми чешуйками.
-
Профессиональная экзема — часто появляется у работников химических или строительных предприятий на кистях вследствие контакта с солями металлов, растворителями.3
В отдельную форму выделена детская экзема. Она развивается у детей грудного возраста на фоне экссудативно-катарального диатеза и служит начальным проявлением атопии. Заболевание может проявляться признаками истинной, себорейной или микробной экзем. К 2–3 годам симптомы обычно исчезают, однако у многих происходит трансформация в атопический дерматит.1
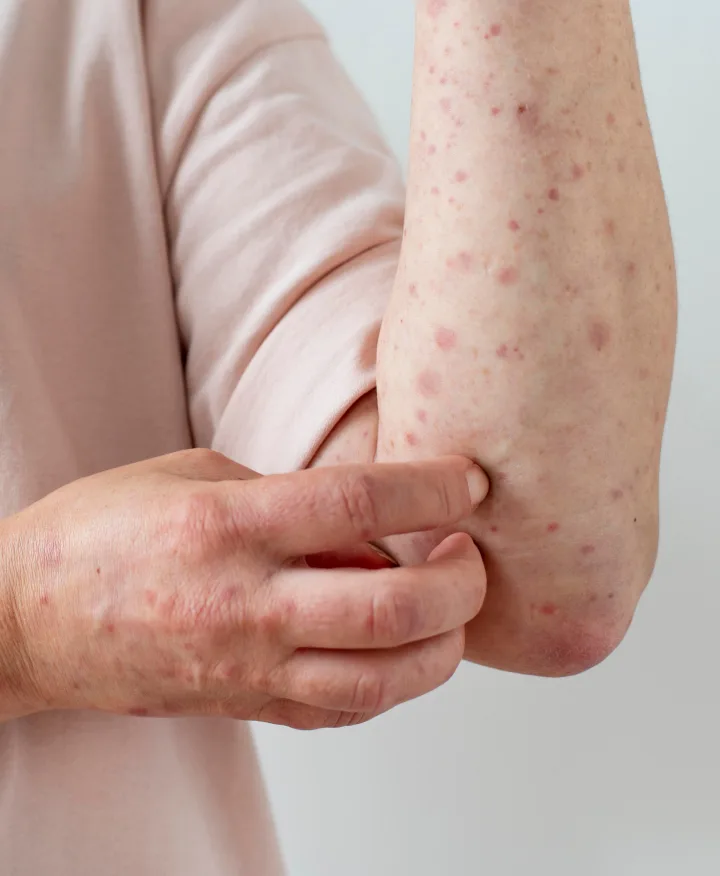
Экзема развивается постепенно, проходит через ряд последовательных стадий. На эритематозной стадии она проявляется ярким покраснением кожи и припухлостью, которые сигнализируют о начале воспаления. Папулезная стадия характеризуется появлением мелких плотных узелков. Далее наступает везикулезная фаза: формируются мелкие пузырьки, среди которых иногда встречаются элементы сыпи типа папула (узелок) и пустула (гнойничок). Когда пузырьки вскрываются, возникает мокнутие кожи, сопровождающееся образованием микроскопических эрозий — «серозных колодцев». После подсыхания жидкости на корковой стадии кожа остается утолщенной, покрытой желтоватыми или сероватыми наслоениями. В финале наступает период шелушения, когда поверхность выглядит очень сухой, но постепенно восстанавливается.3,6
Эволюция экземных элементов закономерна: эритема → папула → везикула → мокнутие → корка → шелушение → вторичная дисхромия (временное изменение цвета). Однако эта последовательность не обязательно строга: в одном очаге могут одновременно присутствовать разные стадии, что создает характерный для патологии эволюционный полиморфизм.4
Симптомы экземы
Особенности течения болезни зависят от ее формы, но есть общие черты, которые встречаются почти при всех вариантах. Для любой разновидности экземы характерны зуд, покраснение, сухость и шелушение, часто с мокнутием и трещинами. Именно эти проявления формируют комплекс симптомов, на который врач ориентируется уже на первом осмотре.
Для каждой стадии экземы существуют свои характерные признаки:
-
Острая стадия экземы начинается с выраженной эритемы и отека кожи, на которой появляются мелкие пузырьки‑везикулы.1 Везикулы располагаются на покрасневшей, уплотненной коже и быстро вскрываются, образуя точечные мокнущие эрозии — так называемые «серозные колодцы».2 Из этих участков выделяется жидкость, кожа покрывается влажными, серозными корками.
При истинной экземе одновременно происходит созревание новых высыпаний и частичное подсыхание старых, поэтому сыпь выглядит полиморфной: рядом с везикулами и эрозиями могут быть папулы и пустулы, а также участки без мокнутия.9 Пациентов беспокоит сильный зуд, жжение и болезненность, при контакте с водой и трением сыпь становится более выраженной. Эта стадия экземы сопровождается наиболее выраженными симптомами и заметным нарушением качества жизни.
-
В подострой стадии заболевания мокнутие уменьшается, отек спадает, но сохраняется эритема, зуд и шелушение. Вместо свежих эрозий появляются чешуйки, сухие корки и участки лихенификации — утолщения кожи, усиление кожного рисунка. Кожа становится сухой, стянутой, с зудящими высыпаниями, состояние ухудшается при контакте с раздражителями (мыло, моющие средства, химикаты).
Сочетание сухости, зуда, ощущение стянутости, шелушения становятся причиной постоянного дискомфорта. Именно подострая стадия преобладает при хронической экземе на руках и других участках кожи и выглядит как красновато‑серые пятна с чешуйками и небольшими корочками.
-
При длительном течении болезни экзема переходит в хроническую стадию. Характерные признаки заболевания — кожа очень сухая, шершавая, она уплотняется, утолщается, кожный рисунок усиливается. Появляются глубокие трещины, особенно на кистях, локтевых и коленных сгибах.1 После затухания воспаления на коже остаются поствоспалительная гипер‑ и гипопигментация: участки эпидермиса становятся темнее или светлее окружающих зон.9

Осложнения экземы
Осложнения данного заболевания могут быть серьезными, затрагивать не только кожные покровы, но и общее состояние здоровья пациента. Одним из наиболее частых и опасных осложнений экземы является вторичная бактериальная или вирусная инфекция, которая развивается на фоне нарушенного кожного барьера. Непрекращающийся зуд приводит к расчесам и трещинам, которые служат входными воротами для инфекции. Это способствует распространению воспалительного процесса с поражением участков здоровой ткани.1 Длительное течение заболевания с мокнутием создает благоприятную среду для размножения микроорганизмов, что может привести к хронизации процесса и развитию резистентных форм.8 Помимо физических страданий, экзема становится причиной психоэмоциональных нарушений: постоянный зуд вызывает бессонницу, тревожность и депрессивные состояния, снижая качество жизни пациентов.10
Диагностика
Диагноз экземы устанавливается преимущественно клинически, то есть на основании симптомов, анамнеза и внешнего вида высыпаний, а не анализов. Лабораторные и инструментальные методы нужны, чтобы уточнить причину обострений, выявить сопутствующие инфекции или аллергию и отличить экзему от других похожих заболеваний — атопического, контактного дерматита и прочих.
Диагностика начинается с клинического осмотра и сбора анамнеза. Врач изучает типичные для заболевания участки — руки, локтевые сгибы, подколенные ямки, веки, лицо, кожа между пальцами, стопы и т.д., анализирует:
-
характер жалоб (жжение, покраснение, мокнутие, шелушение, сильный зуд, особенно ночью);
-
связь с триггерами: контакт с моющими средствами, агрессивными химикатами, металлом, резкими переменами температуры, влажностью, стрессом;
-
семейный анамнез атопии, аллергического контактного дерматита, пищевой или респираторной аллергии;
-
профессиональные факторы.
Одна из важных задач при диагностике экземы — отличить ее от других дерматозов, которые могут выглядеть схоже. Этот этап обязателен при нетипичной локализации или необычной форме экземы. Экзема сосков требует дифференциальной диагностики с болезнью Педжета, особенно если очаг не поддается стандартной терапии или имеет тенденцию к изъязвлению.
Дополнительные методы диагностики заболевания:
-
Дерматоскопия — помогает оценить структуру высыпаний (папул, пустул), сосудистый рисунок и глубину расположения элементов, важна при дифференциальной диагностике пузырных дерматозов и псориаза.
-
Микробиологическое (культуральное) исследование отделяемого с мокнущих участков — позволяет выявить бактериальную или грибковую инфекцию, определить возбудителя и его чувствительность к антибиотикам, что особенно важно при микробном экземе или признаках вторичной инфекции.
-
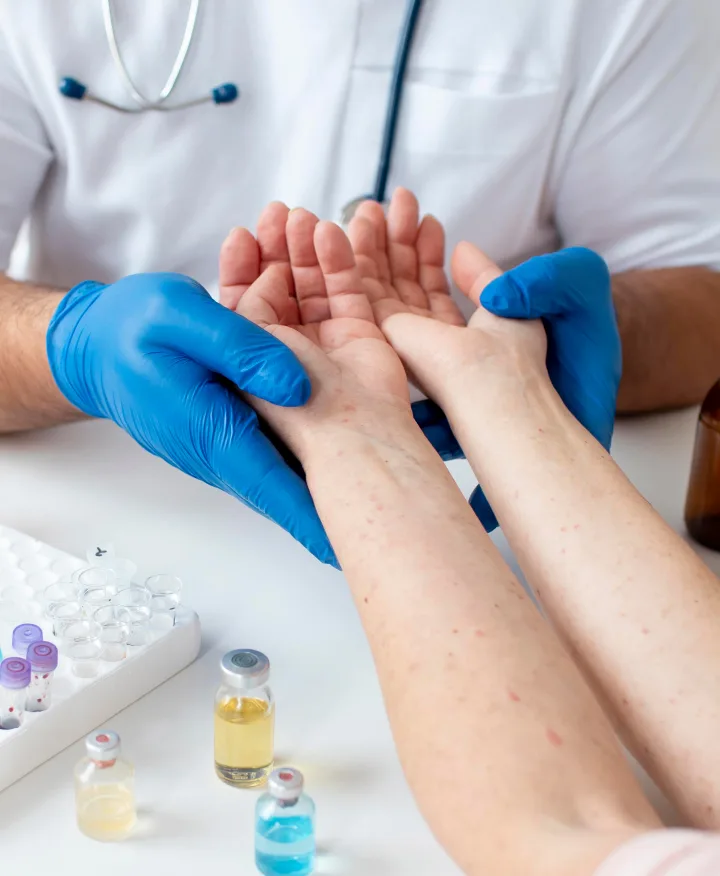
Аллергологическая диагностика: кожные прик‑тесты или внутрикожные пробы с предполагаемыми контактными аллергенами – проводят в случае подозрения на аллергический компонент.
-
Микроскопическое исследование кала на яйца и личинки гельминтов, а также анализ крови на антитела к лямблиям, аскаридам и возбудителям описторхоза — рекомендуют при подозрении на ассоциацию патологии с паразитарными заболеваниями.3
При диагностических затруднениях иногда проводят биопсию кожи из пораженнных участков с последующим гистологическим исследованием. Это помогает отличить экзему от пузырных дерматозов, псориаза, дерматомикозов и других редких заболеваний кожи, когда клиническая картина неясна или не типична.
Лечение экземы
Лечение истинной и других видов экземы базируется на комплексном подходе. При разработке терапевтической схемы учитывается стадия, тип заболевания и индивидуальная чувствительность пациента. Цель — уменьшить зуд, снизить воспаление, улучшить состояние кожного барьера и поддерживать ремиссию.10
Первый шаг в лечении — минимизация или устранение провоцирующих факторов. При хронической экземе на руках, профессиональной и микробной форме заболевания особое значение имеют защита кожи и гигиенические меры:
-
использование перчаток, протекторов, защитной одежды;
-
исключение длительного контакта с водой, мылом, моющими средствами, растворителями, цементом и другими раздражителями;
-
соблюдение правил смены рабочей одежды, регулярного душа после работы, щадящего мытья кожи.
Важный элемент лечения — поддерживающая терапия кожи эмолентами, увлажняющими средствами. Они помогают восстановить нарушенный барьер, уменьшают сухость, зуд и частоту высыпаний.11 Эмоленты рекомендуют наносить несколько раз в день, даже в период ремиссии заболевания, особенно после мытья и при контакте с водой.
При выраженных симптомах экземы используют местные противовоспалительные средства.12 Топические глюкокортикостероиды — основной класс препаратов для наружного лечения в период обострений. Они уменьшают воспаление, отек, зуд и мокнутие, улучшая состояние кожи и снижая интенсивность экзематозных высыпаний. Лечение экземы в зоне сосков проводят с осторожностью, отдавая предпочтение нежирным кремам с минимальным риском раздражения чувствительной кожи.
При необходимости, на чувствительных зонах (кожа лица, складки, кожа век), применяют топические ингибиторы кальциневрина, которые уменьшают воспаление без выраженного влияния на кожный покров. При микробных формах экземы (монетовидной, сикозиформной) применяют комбинированные препараты с противомикробными компонентами, при инфицировании очагов могут назначаться местные антибиотики.3,5
Роль Комфодерма в лечении экземы
К препаратам глюкокортикоидов относятся мазь Комфодерм и крем Комфодерм К.13,14
Их действующее вещество — микронизированный метилпреднизолона ацепонат, это глюкокортикостероид последнего поколения. Мазь Комфодерм и крем Комфодерм К показаны к применению при воспалительных заболеваниях кожи (атопический или контактный дерматит, экзема). Входящий в состав препарата метилпреднизолона ацепонат уменьшает симптомы воспаления (эритема, отек, зуд). Применяются наружно у взрослых и малышей с 4‑месячного возраста.
Данные средства способствуют:13,14
-
подавлению воспалительных и аллергических кожных реакций;
-
уменьшению симптомов воспаления на коже — покраснения, отека, мокнутия;
-
снижению выраженности неприятных ощущений: зуда, раздражения.
К немедикаментозным методам относят фототерапию (УФ‑облучение кожи). Она применяется при хронических и устойчивых к лечению типах, при экземе кистей и распространенных очагах на теле.15
Профилактика экземы
Главная задача врача и пациента — укрепить защитный барьер и не дать заболеванию перейти в острую фазу. Грамотная профилактика экземы начинается с бережного очищения. Замените агрессивное мыло и горячую воду на мягкие средства, принимайте душ комфортной температуры.2
Если после водных процедур кожа остается стянутой, выглядит очень сухой, нанесите на этот участок эмоленты и корнеопротекторы. Это «запечатывает» влагу и предотвращает появление микротрещин.
Любой агрессивный бытовой фактор способен спровоцировать рецидив заболевания. Чтобы экзема на руках не возвращалась, всегда используйте хлопковые перчатки под резиновые во время уборки. Если деятельность связана с растворителями или солями металлов, важно носить качественную защитную одежду. Избегайте стрессов, следите за влажностью воздуха в спальне и вовремя лечите хронические инфекции, которые поддерживают воспалительный фон в организме.3,12
Редактор и медицинский эксперт
Информация из данного раздела не может заменить консультацию специалиста. Чтобы установить диагноз и получить рекомендации по правильному лечению, в случае подозрительных симптомов или при обострении заболевания обратитесь к специалисту.
Список литературы:
| 1 | Дерматология : учеб. пособие в 2 ч. Ч. 2. Неинфекционная дерматология / В. Г. Панкратов [и др.] ; под ред. В. Г. Панкратова. 3-е изд. – Минск : БГМУ, 2012. – 220 с. ISBN 978-985-528-656-2. |
| 2 | Пестерев П. Н, Хардикова С. А. Дерматиты, экземы, нейродерматозы : учебное пособие. – Томск: Сибирский государственный медицинский университет, 2012. – 116 c. ISBN 978-5-98591-079-7 |
| 3 | Клинические рекомендации РФ. Экзема. — 2024. |
| 4 | Мельниченко Н. Е., Ковалева В. В. Экземы: учебное пособие. – Благовещенск: ГБОУ ВПО Амурская ГМА Минздрава России, 2013. – 44 c. |
| 5 | Сакания Л.Р., Смолкина О.Ю., Корсунская И.М. Экзема кистей: возможные риски и выбор терапии. Медицинский совет. 2022;16(3):32–36. |
| 6 | Елисеев, Ю. Ю. Заболевания кожи. Полный справочник / Ю. Ю. Елисеев [и др.]. — 2-е изд. — Саратов : Научная книга, 2019. — 356 с. — ISBN 978-5-9758-1815-7. |
| 7 | Чурсинова, Д. В. Изучение триггерных факторов возникновения дисгидротической экземы / Д. В. Чурсинова, О. А. Макеенко, Т. А. Солдатова // ДОСТИЖЕНИЯ СОВРЕМЕННЫХ ИССЛЕДОВАТЕЛЕЙ : Сборник статей Международного научно-исследовательского конкурса, Петрозаводск, 19 июня 2023 года. – Петрозаводск: Международный центр научного партнерства «Новая Наука» (ИП Ивановская И.И.), 2023. – С. 231-238. – EDN BYZAVV |
| 8 | Ковалёва Ю. С., Комкина Н. Г. МИКРОБНАЯ ЭКЗЕМА - ТРИГГЕРНЫЕ ТОЧКИ ВОЗДЕЙСТВИЯ // МС. 2023. №2. |
| 9 | Tokura Y, Yunoki M, Kondo S, Otsuka M. What is "eczema"? J Dermatol. 2025 Feb;52(2):192-203. doi: 10.1111/1346-8138.17439. Epub 2024 Sep 20. PMID: 39301836; PMCID: PMC11807370. |
| 10 | Weidinger S, Novak N. Hand eczema. Lancet. 2024 Dec 14;404(10470):2476-2486. doi: 10.1016/S0140-6736(24)01810-5. Epub 2024 Nov 29. PMID: 39615508. |
| 11 | Салякаева А. Д., Койбагарова А. А., Чуракаев М. В. Актуальность применения эмолентов в лечении хронической экземы // Лечебное дело. 2022. №2. |
| 12 | Силина Л.В. Актуализация вопросов эффективной наружной терапии микробной экземы: описание клинических случаев. Медицинский совет. 2022;16(3):112–118. |
| 13 | Листок-вкладыш Комфодерм, 0,1% мазь для наружного применения (микронизированный метилпреднизолона ацепонат 0,1%), туба по 15 или 30 г. Рег. ном. ЛП-№(006135)-(РГ-RU). |
| 14 | Листок-вкладыш Комфодерм К, 0,1% крем для наружного применения. Рег. ном. ЛП-№(006595)-(РГ-RU) |
| 15 | Круглова Л. С., Донцова Е. В., Новикова Л. А. Применение фототерапии и ингибитора янус-киназы 1 для повышения эффективности медикаментозной терапии больных истинной экземой //Кремлевская медицина. Клинический вестник. – 2023. – №. 2. – С. 41-45. |