Зуд при беременности
 24.06.2024
24.06.2024  6 минут
6 минут
Кожный зуд - самый распространенный дерматологический симптом у беременных: он встречается у 14-20% будущих мам. Каковы основные причины этого состояния?
Зуд во время беременности: общие сведения
Кожа во время беременности меняется, что вызвано воздействием со стороны эндокринной, иммунной систем, изменениями в обмене веществ, кровообращении и так далее1.
Физиологические изменения, связанные с гормональными факторами, не несут рисков для матери и малыша и в подавляющем большинстве случаев разрешаются или ослабляются после родов. Это гиперпигментация, диффузное истончение волос, изменения ногтей, появление стрий, сосудистых звездочек, отечности слизистых оболочек и так далее1.
Гораздо более серьезны нефизиологические изменения. Так, во время ожидания малыша могут обостряться предшествующие воспалительные кожные заболевания, в частности, атопические, грибковые инфекции. Кроме того, могут развиваться и так называемые дерматозы беременных. Это целая группа зудящих кожных заболеваний, которые проявляются только в период беременности1.
Зуд при беременности - один из самых частых симптомов всех дерматозов будущих мам. Он характеризуется появлением кожной сыпи и может быть связан с рядом заболеваний и состояний. Рассмотрим их подробней.
Полиморфный дерматит беременных
Это заболевание имеет несколько названий: зудящие уртикарные папулы и бляшки, токсическая эритема, токсическая сыпь и другие. Эта патология, по статистике, выявляется к одной из 200 будущих мам2. Чаще всего проблема появляется в конце III триместра или даже уже после родов.
Факторы риска, увеличивающие вероятность развития этого дерматоза, - многоплодная беременность, слишком большое увеличение массы тела. Дерматит развивается на фоне растяжения мышц брюшного пресса и под воздействием иммунных изменений в организме, а также гормональных факторов. Важную роль в развитии этого заболевания играет повреждение коллагеновых волокон кожи живота в результате быстрого и сильного растяжения2.
Симптомы полиморфного дерматита очень характерны: у женщины на коже живота появляется твердая болезненная сыпь. Каждый ее элемент приблизительно составляет 1-2 мм в диаметре. Высыпания могут распространяться на кожу бедер и ягодиц. Отличительный признак полиморфного дерматита - сильный зуд. Обычно проблема разрешается сама собой за 4-6 недель1,2.
Герпес беременных
Это редкое аутоиммунное заболевание, которое появляется чаще в поздние сроки беременности или в раннем послеродовом периоде у 1 из 50-60 тысяч женщин. Его еще одно название - пемфигоид беременных1,2.
Герпес беременных, в отличие от «привычного» герпеса, не связан с носительством вируса герпеса. Вероятность развития заболевания увеличивается при преждевременных родах, а также при задержке внутриутробного роста плода2.
Характерные признаки - появление сыпи в виде возвышений и плоских участков, которые увеличиваются в размерах. Сначала поражается кожа живота, обязательно - область пупочной ямки (в отличие от полиморфного дерматита), затем сыпь распространяется на кожу туловища, ног и рук.
Иногда высыпания возникают на ладошках, стопах, и никогда они не появляются на лице и слизистых оболочках. Поэтому зуд в интимной области при беременности не связан с герпесом беременных.
Кожный зуд при этой патологии очень сильный, иногда он даже появляется до того, как возникают первые элементы сыпи. Заболевание может протекать с периодами обострений и ремиссий до родов. Большинство женщин выздоравливают через 6 месяцев после родов, заболевание длится в среднем 28 недель3.
Симптомы пемфигоида могут повторяться во время последующих менструаций, на фоне приема оральных контрацептивов или при последующих беременностях. Однако чаще болезнь саморазрешается в течение нескольких месяцев после родов2.
Лечение заболевания может быть как местным, с использованием кремов/мазей с противовоспалительными компонентами, так и комбинированным - местным и системным, в зависимости от тяжести процесса3.
Атопическое поражение кожи
Это заболевание могут называть по-разному: пруриго беременности, гестационное пруриго, зудящий фолликулит, экзема беременных - все эти термины описывают атопическое поражение кожи у будущей мамы. В 20% случаев оно развивается у женщин, которые раньше страдали атопическим дерматитом1,2.
Атопическое поражение кожи - самый частый дерматоз у будущих мам, который возникает у 50% женщин, ожидающих малыша. Он начинается в ранние сроки: в 75% случаев - до III триместра и связан с атопической предрасположенностью4. Причинами этой проблемы врачи считают изменения в иммунной системе на фоне беременности1,2,4.
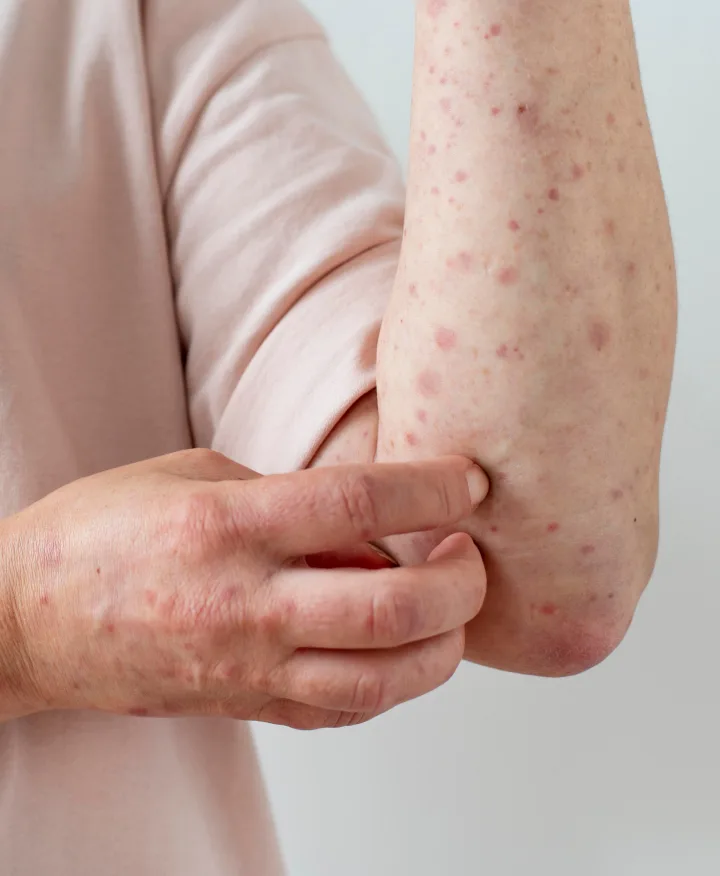
В большинстве случаев у женщины появляются красноватые воспаленные высыпания в виде мелких чуть выступающих пузырьков в типичных для атопического дерматита зонах: на лице, шее, верхней части туловища, разгибательных поверхностях рук и ног; иногда возникают папулы - круглые твердые высыпания, которые возвышаются над поверхностью кожи5. В 1/3 случаев локализация сыпи нетипична: на коже живота, на груди2.
Самый частый симптом гестационного пруриго - зуд разной степени интенсивности. У женщин, склонных к атопическим реакциям, кожа становится очень сухой. Сухость приводит к нарушению защитного эпидермального барьера, в результате чего она еще больше теряет влагу, а в ее глубокие слои могут проникать чужеродные вещества. Это приводит к осложнениям, а кожа начинает чесаться еще больше5.
Облегчить состояние помогают местные препараты, которые обеспечивают уменьшение воспаления и симптомов заболевания2.
Внутрипеченочный холестаз
Это заболевание печени, которое развивается во II и III триместрах. Распространенность может достигать 15,6%6. Точная причина развития внутрипеченочного холестаза беременных неизвестна. По-видимому, роль может играть комплекс факторов, в том числе генетических, гормональных, факторов окружающей среды и так далее. Установлено, что почти в 16% случаев патология связана с мутациями определенного гена (ABCB4)6.
Развитие заболевания также может быть связано с изменениями баланса гормона прогестерона. Повышение риска холестаза отмечается у женщин, которые принимают прогестеронсодержащие препараты (почти в 2 раза)6.
Симптомы печеночного холестаза беременных возникают в сроке 28-30-й недель с появления кожного зуда. Его интенсивность может быть изменчива: от незначительной до очень выраженной, с пиком ночью. Чесаться может как вся поверхность тела, включая живот, ноги, руки, так и локально ладони и ступни.
Зуд при внутрипеченочном холестезе появляется до возникновения лабораторных признаков поражения печени. Это значит, что анализы крови не выявляют патологии, более того, могут отсутствовать и другие признаки нарушения работы печени, в частности, тошнота, рвота, нарушение аппетита, пожелтение кожи и склер6.
Обычно симптомы внутрипеченочного холестаза проходят самостоятельно через 2-3 недели после родов. При последующих беременностях заболевание может повторяться. Лечение проводят с помощью системных препаратов, которые улучшают работу печени. Местные средства (мази, кремы) при внутрипеченочном холестазе не применяются6.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Редактор и медицинский эксперт
Информация из данного раздела не может заменить консультацию специалиста. Чтобы установить диагноз и получить рекомендации по правильному лечению, в случае подозрительных симптомов или при обострении заболевания обратитесь к специалисту.
Список литературы:
| 1. | Кочергин Н., Никитина Е., Цыкин А. Некоторые особенности дерматозов беременных //Врач, 2010. № 1. С. 51-55. |
| 2. | Дворянкова Е. В., Невозинская З. А., Корсунская И. М. Зуд беременных: причины и коррекция состояний //Медицинский алфавит, 2020. № 16. С. 51-53. |
| 3. | Снарская Е. С. и др. Буллёзный пемфигоид беременных: клиника, диагностика, лечение //Russian journal of skin and venereal diseases, 2021. Т. 24. С. 395-403. |
| 4. | Ambros-Rudolph C., Mülleger R., Vaughan-Jones S. et. al. The specific dermatoses of pregnancy revisited and reclassified: results of a retrospective two-center study on 505 pregnant patients // J. Am. Acad. Dermatol. 2006; 54:395-404. |
| 5. | Воронецкая А. А. Атопическая экзема беременных //Достижения фундаментальной, клинической медицины и фармации, 2014. С. 29-30. |
| 6. | Маев И. В. и др. Внутрипеченочный холестаз беременных: современное состояние проблемы //Клиническая медицина, 2015. Т. 93. № 6. С. 25-30. |