Нейродермит. Классификация, симптомы и методы лечения
 04.10.2024
04.10.2024  6 минут
6 минут
Общие сведения
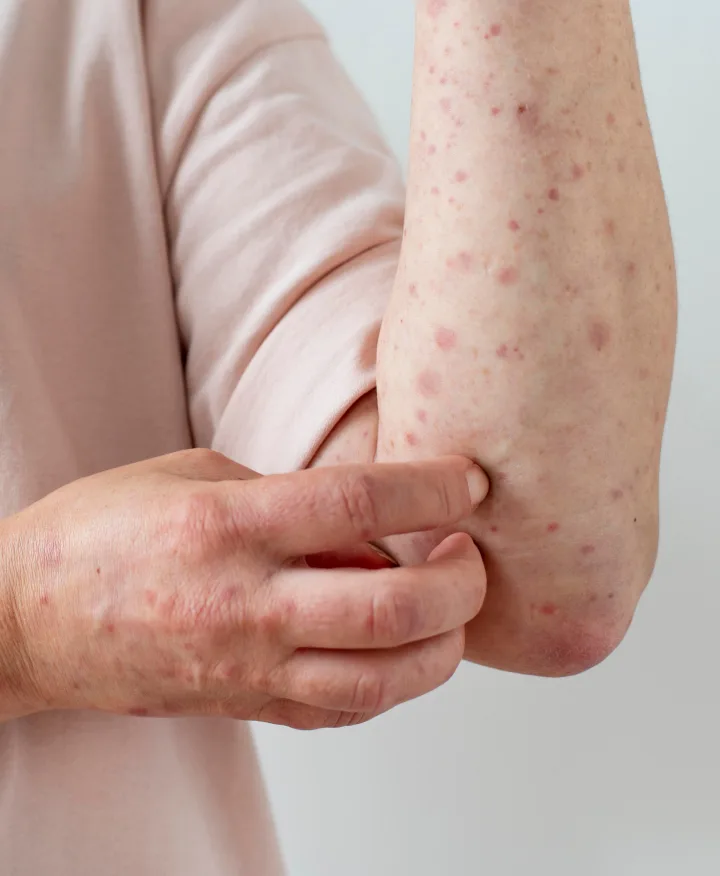
Нейродермит — это хроническое кожное заболевание, которое начинается с появления зуда. Выраженный зуд предшествует другим симптомам и зачастую является главной жалобой пациентов. Его основной причиной считаются нарушения в работе нервной системы. Постоянный зуд приводит к расчесам, которые сопровождаются воспалением и усиливают зуд1.
Раньше нейродермит считался отдельным заболеванием, в настоящее время принята другая классификация. Его делят на ограниченный и диффузный. Диффузный нейродермит считается разновидностью атопического дерматита, ограниченный тип называется простым хроническим лишаем Видаля1,2. О нем поговорим подробнее.
Причины нейродермита
Считается, что ограниченный нейродермит связан с нарушениями в работе центральной нервной системы и изменениями структуры чувствительных окончаний в коже. Также могут играть роль эндокринные нарушения и патология желудочно-кишечного тракта1,2.
Ограниченный нейродермит может возникать2:
-
на месте укусов насекомых, рубцов после травмы;
-
при нарушениях питания, чрезмерном употреблении кофе, «вредной» пищи;
-
вследствие переутомления, недостатка сна;
-
на фоне психических нарушений — тревоги, депрессии, хронического стресса.
Частое местоположение высыпаний — женские наружные половые органы (вульва), в 35% случаев болезнь появляется именно там. Первичный зуд вульвы может возникать по причине3:
-
вагинальных инфекций (герпеса, кандидоза);
-
трения бельем, ношения облегающей, шерстяной или синтетической одежды;
-
потливости (например, после сауны или физических упражнений);
-
неправильной «навязчивой» гигиены или, наоборот, ее недостатка;
-
использования раздражающих препаратов для наружного применения, косметики, прокладок.


Симптомы нейродермита
Для ограниченного нейродермита характерны 3 главных симптома2:
-
первое проявление — интенсивный зуд;
-
плотные и утолщенные очаги поражения;
-
«сухое» воспаление, нет излишней влажности кожи, сильной отечности.
Первичный зуд сохраняется годами, усиливается вечером и ночью, мешает нормальному сну. Помимо вульвы, часто возникает нейродермит на лице, руках. Также могут поражаться1,2:
-
волосистая часть головы;
-
задняя поверхность шеи;
-
мошонка у мужчин;
-
межъягодичная складка;
-
промежность;
-
голени и стопы.
Сначала кожа не изменена, но под влиянием постоянного расчесывания она покрывается расчесами и воспаляется. На кожных покровах возникают мелкие, плоские, блестящие прыщи. Вначале они цвета нормальной кожи, в дальнейшем становятся розовато-коричневыми.
Длительное хроническое воспаление приводит к еще одному характерному для очагового нейродермита симптому — утолщению кожи в местах расчесов. Кожа выглядит шероховатой, изборожденной, имеет выраженный рисунок. Такой очаг формируется из-за увеличения толщины эпидермиса на фоне постоянной травмы. Кожа теряет свою нормальную структуру, превращается в бляшку — плотную ткань, напоминающую рубцовую4.
Со временем образуются бляшки. Бляшки имеют овальную форму, размером около 10 x 5 см или чуть больше. Их границы размыты, на поверхности видны чешуйки, расчесы, кровяные корки1,4.
В бляшке различают 3 кольцевые зоны1,2:
-
внутреннюю — кожа в ней плотная, утолщенная;
-
среднюю — с плотными мелкими узелками;
-
наружную — окружает очаг в виде пояса, кожа слегка покрасневшая или темная, с шелушением.
Признак трех зон непостоянен, иногда узелки расположены в центральной зоне, а вторая зона вообще отсутствует.

Свои особенности имеет очаговый нейродермит вульвы3:
-
процесс, как правило, захватывает большие половые губы и плавно переходит на здоровую кожу в области внутренней поверхности бедер;
-
утолщение кожи больше выражено на стороне, соответствующей доминирующей руке;
-
поражение может распространиться на слизистую оболочку вульвы, где оно представлено очагами уплотнения серовато-белого цвета;
-
из-за грубых расчесов могут быть трещины и ссадины;
-
поражение вульвы может сочетаться с поражением области вокруг ануса.
Классификация
Помимо классической формы очагового нейродермита, в зависимости от особенностей высыпаний специалисты выделяют несколько нетипичных форм2,4:
|
Бородавчатый |
Высыпания имеют четкие границы. Они покрыты плотными образованиями, разрастаниями, похожими на бородавки. |
|
Гипертрофический (гигантский) |
Огромные очаги возникают преимущественно на внутренних поверхностях бедер, в паховой области. Кожа резко утолщается, становится грубой. Очаги поражения резко отграничены от окружающей кожи и возвышаются над ней. |
|
Депигментированный (белый) |
Вокруг высыпаний возникают участки кожных покровов, из которых вышел естественный пигмент, и они становятся обесцвеченными, белыми. Такая форма напоминает витилиго — заболевание, для которого характерна такая же потеря пигментации, но этот процесс имеет генетический характер. |
|
Фолликулярный |
Высыпания располагаются на коже головы, лица и затрагивают волосяные фолликулы, провоцируют их воспаление. Внешне они выглядят как остроконечные бугорки на поверхности кожных покровов. |
|
Декальвирующий |
Этот нейродермит тоже локализуется на волосистой части головы и на лице. Из-за изменений на коже могут пострадать волосяные луковицы, поэтому у пациента может возникать алопеция. Выпадение волос связано с формированием рубцов в области высыпаний. Фактически эта форма является осложнением фолликулярного дерматита. |
|
Линеарный |
При таком нейродермите высыпания возникают в виде длинных линий, которые располагаются на наружных поверхностях рук и ног. |
|
Псориазоформный |
Изменения на коже напоминают псориаз — из-за того, что ткани начинают сильно шелушиться. Высыпания покрыты мелкими частичками, которые постепенно слущиваются с их поверхности. |
Диагностика
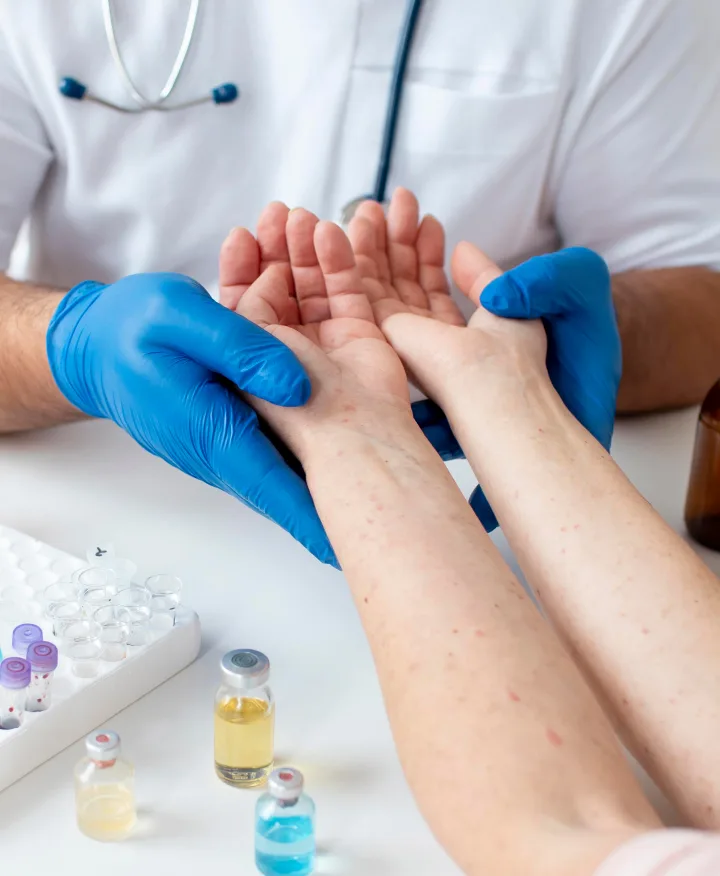
Для диагностики ограниченного нейродермита необходимо записаться к специалисту в области дерматологии. Он расспрашивает о симптомах и истории развития болезни, осматривает пациента. Для подтверждения диагноза может понадобиться довольно обширное обследование. В него входят3,5:
-
анализы соскобов и бакпосевов с кожи на кандидоз, другие грибковые и бактериальные инфекции;
-
определение уровня иммуноглобулинов класса E;
-
кожные аллергологические тесты;
-
определение уровня ферритина;
-
по показаниям — консультация аллерголога.
Для исключения других кожных заболеваний с похожими симптомами может использоваться биопсия — забор кусочка ткани из очага поражения на исследование. Специалист смотрит полученный образец под микроскопом. По характерным особенностям строения клеток он может определить, какое это заболевание.
Методы лечения нейродермита
Можно ли вылечить нейродермит в домашних условиях?
Очаговый нейродермит — заболевание доброкачественное, однако лечить его довольно сложно. «Убрать» его до конца не получится — это хроническая патология, но можно вывести его в фазу длительной ремиссии — состояние, когда не будет обострений патологии2.
Прежде всего следует исключить провоцирующие факторы. Если же они неизвестны, то цель лечения нейродермита у взрослых — снимать воспаление, уменьшать проявления на коже, зуд. Также в цели терапии входит увеличение сроков ремиссии, предотвращение обострений заболевания3.
По результатам обследования специалисты обнаружат, что провоцирует обострения — в первую очередь пищевые факторы. Поэтому людям с нейродермитом обычно рекомендуется строго соблюдать диету — например, исключить кофе, шоколад, мед, алкоголь. Но рацион здесь для каждого свой, его подберет профильный специалист2.
Необходимо лечить болезни, которые могут провоцировать обострения нейродермита. К ним относятся патологии желудка и кишечника, воспалительные процессы половых органов. Требуется коррекция психоэмоционального состояния — устранение стрессовых факторов2.
Лекарственные средства от нейродермита
Основа противовоспалительного лечения нейродермита — топические глюкокортикостероиды, выпускаемые в виде мазей, кремов и других форм3. По степени противовоспалительной активности препараты разделены на 4 группы: слабые, умеренные, сильные, очень сильные6.
К препаратам топических кортикостероидов, показанным для лечения нейродермита, относятся мазь Комфодерм6 и крем Комфодерм К7. Действующее вещество этих лекарств — микронизированный метилпреднизолона ацепонат. Это глюкокортикоид последнего поколения, препарат с достаточно сильной противовоспалительной активностью.
Однако, помимо силы воздействия, для гормонов-глюкокортикоидов важен наиболее благоприятный профиль безопасности применения. Известно, что они могут вызывать серьезные побочные эффекты. Метилпреднизолона ацепонат наряду с наиболее высокой противовоспалительной активностью проявляет минимальные побочные эффекты9. Это объясняется его свойствами, за счет которых работают мазь Комфодерм и крем Комфодерм К7,8:
-
препарат проникает в глубокие слои дермы и не влияет на здоровые участки;
-
работает в очаге поражения. Метилпреднизолона ацепонат превращается в активную молекулу и развивает эффект именно в месте своего действия — в поврежденной коже;
-
достаточно наносить лекарство 1 раз в сутки на кожу тонким слоем;
-
имеет минимальное общее влияние на организм. Молекула препарата перестает работать, когда попадает в общий кровоток, — она «выключается» в печени и выводится через почки.
Из нелекарственных методов против нейродермита у взрослых применяют фототерапию, фокусированный ультразвук, чрескожную нейростимуляцию3.


Осложнения при нейродермите
Частым осложнением нейродермита являются психологические проблемы. Из-за того, что появляются высыпания на коже и беспокоит постоянный зуд, нарушается качество жизни. Возникают нарушения сна, человек становится раздражительным, тревожным. Замыкается порочный круг — кожные симптомы провоцируют проблемы с нервной системой, а «расторможенность» чувствительных окончаний утяжеляет течение нейродермита10. Поэтому так важно при появлении первых симптомов заболевания обратиться к специалисту.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только специалист. Для постановки диагноза и правильного назначения лечения следует обращаться к вашему лечащему врачу.
Редактор и медицинский эксперт
Информация из данного раздела не может заменить консультацию специалиста. Чтобы установить диагноз и получить рекомендации по правильному лечению, в случае подозрительных симптомов или при обострении заболевания обратитесь к специалисту.
Список литературы:
| 1 | В. В. Чеботарев, О. Б. Тамразова, Н. В. Чеботарева, А. В. Одинец. Дерматовенерология: учебник для студентов высших учебных заведений / – 2013. – 584 с.: ил., гл.12. URL: http://vmede.org/sait/?id=Dematovenerologiya_4ebotaev_2013&menu=Dematovenerologiya_4ebotaev_2013&page=13 (дата обращения: 23.05.2024). |
| 2 | Пестерев П. Н., Хардикова С. А. Дерматиты, экземы, нейродерматозы: учебное пособие для студентов, обучающихся по специальностям: 060 101 65-Лечебное дело, 060 103 65-Педиатрия. – 2012. URL: http://elar.ssmu.ru/bitstream/20.500.12701/3128/1/tut_ssmu-2012-2.pdf (дата обращения: 23.05.2024). |
| 3 | Смирнова И. О. Неинфекционные дерматозы вульвы: диагностика, лечение: иллюстрированное руководство для врачей / под ред. И. О. Смирновой. - Москва: ГЭОТАР-Медиа, 2021. - 240 с., гл.12. URL: https://static.insales-cdn.com/files/1/7989/14868277/original/neinfekc_derm_.pdf (дата обращения: 23.05.2024). |
| 4 | Федотов В. П. Псевдорак кожи (клиническая лекция) //Дерматовенерология. Косметология. Сексопатология. – 2015. – Т. 1. – С. 45-57. URL: https://cyberleninka.ru/article/n/psevdorak-kozhi-klinicheskaya-lektsiya (дата обращения: 23.05.2024). |
| 5 | Агарков Н. М. и др. Диагностика нейродермита с учетом информативности показателей разного биологического качества у подростков //Системный анализ и управление в биомедицинских системах. – 2011. – Т. 10. – №. 3. – С. 497-501. URL: https://www.elibrary.ru/item.asp?id=16752953 (дата обращения: 23.05.2024). |
| 6 | IV Московский форум «Дерматовенерология и косметология: синтез науки и практики». Эффективная фармакология. 2014; 3-4 (48): 38-46. |
| 7 | Инструкция по применению медицинского препарата Комфодерм, мазь для наружного применения (микронизированный метилпреднизолона ацепонат 0,1%), туба по 15 или 30 г. Рег. ном. ЛП-003184. |
| 8 | Инструкция по применению медицинского препарата Комфодерм К, крем для наружного применения (микронизированный метилпреднизолона ацепонат 0,1%), туба по 15 или 30 г. Рег. ном. ЛП-003211. |
| 9 | Кунгуров Н. В. и др. Тактика наружной терапии больных атопическим дерматитом с применением различных лекарственных форм топического глюкокортикостероида //Лечащий врач. – 2020. – №. 2. – С. 58-63. URL: https://cyberleninka.ru/article/n/taktika-naruzhnoy-terapii-bolnyh-atopicheskim-dermatitom-s-primeneniem-razlichnyh-lekarstvennyh-form-topicheskogo (дата обращения: 23.05.2024). |
| 10 | Хайманова Н. В., Уманец И. А. Психологическая характеристика мужчин и женщин, страдающих нейродермитом // Мир педагогики и психологии. – 2019. – №. 7. URL: https://scipress.ru/upload/pedagogy/mpp072019.pdf#page=120 (дата обращения: 23.05.2024). |